糖尿病について
糖尿病とは?
糖尿病とは血糖値(血液中のブドウ糖の濃度)が病的に高い状態をさす病気です。
糖尿病には大きく分けて「インスリン依存型(1型)糖尿病」と「インスリン非依存型(2型)糖尿病」の2つのタイプがあります。
「インスリン依存型(1型)糖尿病」は、ウイルス感染や自己免疫の異常など契機にして、インスリンを分泌する膵臓が破壊されておきる糖尿病です。全体の5%の方が、こちらのタイプの糖尿病です。いわゆる「小児糖尿病」と言われていますが、成人や高齢者でも突然発症するケースも認めます。
「インスリン非依存型(2型)糖尿病」は、膵臓のインスリン分泌能力などの遺伝要因にくわえて、食べ過ぎ、運動不足、肥満(メタボ)、ストレスなどの環境要因が加わって発症する糖尿病です。95%の糖尿病がこのタイプです。
糖尿病の症状
糖尿病の初期症状と言われているものは様々ですが、全く症状がない場合が多いのです。
健康診断などで血液検査を受けて、初めて気づかれる方も多いです。症状がでる前に血糖値が高い事を知ることができれば、進行を食い止めるケアを行う事もできるでしょう。ご心配の方はなるべく早く検査をお受け下さい。
以下のような症状がある場合は診察時にをお知らせください。
- 脱力感がある。
- のどが渇く。
- トイレに行く回数が多い。
- 夜中も目が覚めてトイレに行く。
- 太っている。
- 太っていたのに急に痩せてきた。
- 尿糖がでたことがある。
- 家族に糖尿病の方がいる。
糖尿病の診断には、血液検査や尿検査が必要です。
糖尿病の検査
糖尿病の診断は下記の検査を組み合わせて判定します。
糖尿病による網膜の異常があるか、明らかな高血糖による症状があるかも考慮します。1回の検査で糖尿病と確定することもありますし、別の日にもう一度検査が必要なこともあります。
| 検査項目 | 血液検査でわかること |
|---|---|
| 空腹時血糖値 | 前日の夕食後より何も食べずに翌朝空腹時に調べた血糖値 |
| 随時血糖値 | 食事を摂ったかどうかに関係なく調べる血糖値 |
| HbA1c (ヘモグロビンエーワンシー) |
過去1~2か月間の血糖値の平均のレベルを調べます。 赤血球の中にあるヘモグロビンというタンパクにくっついたブドウ糖の量の割合を調べます。 |
| 尿中アルブミン | 一般検尿でタンパクがでていない段階でも尿中アルブミンという尿蛋白の前段階状態の物質が出ているかどうかで、早い段階で糖尿病による腎臓の異常を検出します。 |
| 尿蛋白 | 糖尿病性腎症が進行したり、他の腎臓疾患でも出現してきます。 |
| 尿糖 | 随時血糖値が180mg/dl以上を呈する状態で尿糖が陽性になります。 |
糖尿病の合併症
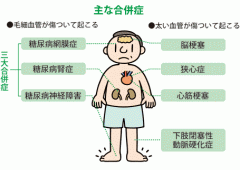
糖尿病の方にとって血糖管理が著しく不良の期間が長くなると、次第に深刻な合併症(神経障害、網膜症、腎症、動脈硬化症(心筋梗塞や脳梗塞、足壊疽など))を引き起こし、最悪の場合は死に至る危険な病気です。合併症や悪化を防ぐことは血糖を管理することと同様に非常に重要な課題です。
網膜症、神経障害、腎臓の障害、さらに心筋梗塞、脳梗塞、他の動脈硬化性疾患など、全身の臓器に対して目配りするべきことは多いといえます。
糖尿病性網膜症
体内における高血糖状態の持続期間に応じて、網膜(眼底)における動脈硬化が進行する状態です。進行するまで自覚症状が出現しないことが多く、失明に至るケースもあります。
糖尿病性神経障害
足先のしびれ、痛み、冷感、ほてり、こむらがえりなどの症状が出ることがあります。下肢腱反射や知覚検査を必要に応じて施行します。糖尿病性自律神経障害(便秘や下痢、胃の動きが悪いなどの胃腸症状、起立性低血圧、膀胱の機能障害、勃起障害、汗の出方の異常など)に対しては、症状に応じて薬剤を服用したりしながら生活の質(QOL)を保ちます。
糖尿病性腎症
血液検査や尿検査(一般検尿、尿中アルブミンなど)を定期的に施行します。
すでに腎機能がかなり悪化している方は、透析治療を視野に入れて、専門の腎臓内科にも受診してもらいます。また、腎機能の悪化により貧血が出ることがあります(腎性貧血)。
高血圧症・脂質異常症の合併
糖尿病では脂質異常や高血圧の合併が多くなります。糖尿病に合併すると、心筋梗塞や脳血管障害の危険が何倍も高くなります。脂質は血液検査を定期的に行います。高血圧は診察時の血圧だけでなく、家庭血圧(自宅で自分で血圧を測定した値)で特に早朝の高血圧が無いかをできるだけ調べてもらうようお勧めしています。
動脈硬化(脳、心臓、足の血管)
糖尿病では動脈硬化の進行が様々な病変を引き起こします。必要に応じて、ABI/PWVという機器を用いて血管年齢(血管の硬さ)や下肢の動脈が狭くなっていないか、閉塞していないかを調べます。
糖尿病では心筋梗塞の発症の危険が非常に高くなります。まず心電図を定期的にチェックします。必要に応じて、提携病院を紹介受診していただき心臓の冠動脈CTにより冠動脈が細くなっていないか、トレッドミル運動負荷心電図検査、心臓エコー検査、必要あれば心臓の負荷シンチなどを行います。狭窄が疑われる場合は心臓カテーテル検査を行い、必要あればステント挿入治療を施行する事があります。
糖尿病では脳梗塞の発症の危険が高くなります。必要がある場合は、提携病院にて、脳のMRI(脳全体の状態をみて脳梗塞や虚血の有無などを調べます)を撮影して脳血管の狭窄や閉塞の有無、脳動脈瘤が無いかなどを調べます。
糖尿病性足病変では、足の潰瘍や壊疽がないかをチェックします。糖尿病で神経障害や動脈硬化が進行している方では、火傷や靴づれや小さい足の傷から感染を起こして、ひどい病変に進行していくことがあります。重症化すると下肢の切断が必要なこともあり、大変恐ろしい病変です。ある程度以上の重症の方には提携病院の糖尿病フットケア外来、皮膚科、形成外科などを紹介します。いずれにしても総合的な糖尿病の管理による予防が大切になります。
当院の治療について
現代社会は患者さんのライフスタイルも多様化しているため、食事のとり方や調理方法、外食時の注意点や、比較的お若い方からお年寄りの方まで個々の患者さんの身体機能に応じて施行可能な運動習慣の取り組みなど個々の患者さんに応じた、無理のない継続可能な生活習慣の見直しを図ります。
またヒトの体には個人差・年齢差が大きく、遺伝や環境の要因などによってひとりひとりの体質が違います。同じ薬でも効果のある方や効果が少ない方など様々であり、内服薬が1~2剤程度で血糖コントロールが良好な方もいれば、4~5種類程度の内服薬でも効果不十分でありインスリン注射の導入を早期に図った方がよい方もいらっしゃいます。当クリニックは様々な背景を考慮して個別の患者さんに見合うオーダーメイドの糖尿病治療を提供します。
またなかなか血糖値が改善されない方、治療法などの見直しの希望などでご相談されたい方はお気軽にご相談ください。
当院では当日の採血(耳たぶからのわずかな微量の採血検査のみ)にて、数分程度で迅速に糖尿病の指標である「HbA1c」と「血糖値」を把握して治療法の見直しを図ることができます。
現在インスリンを使用している方がインスリン注射から離脱され、自己注射が不要になる場合もあります。また一方で著しい高血糖状態の際など飲み薬だけでは血糖値はなかなか下がらない場合に一時的にインスリン自己注射の導入を図り、血糖値の管理を図る場合もございます。インスリン注射は一度開始すると一生、注射しなければならないと思っている方が多いですが、実際は離脱できる方や1日2~4回などの複雑な注射回数を1日1回とシンプルなかたちに減らせる方もいらっしゃいます。
その他、特に頻回に起こる低血糖発作など日常生活を送る上で不安を抱えられてお困りの方などもお気軽にご相談をいただければと思います。
糖尿病治療はさまざまな新薬や新しいタイプの血糖測定器の開発が進み、まさにパラダイムシフト(劇的な変化)が起こった医療分野です。治療の提案として当院では様々なタイプのお薬(飲み薬やインスリンではない注射薬、さらにインスリン注射など)や血糖測定器などのご紹介もさせていただきます。
糖尿病専門医として、それぞれの患者さんが「このクリニックに来てよかった」、と思っていただける空間を提供できましたらと思っております。